はじめに
「最近、物忘れが増えた気がする」
「同じ話を何度もするようになった」
家族の変化に気づき、不安な気持ちでこのページにたどり着いた方も多いのではないでしょうか。
認知症は、誰にでも起こりうる身近な病気です。しかし、正しく理解されていない部分も多く、
「どう接したらいいのか分からない」「この先どうなるの?」と悩むご家族は少なくありません。
この記事では、認知症とはどんな病気なのかを、専門用語をできるだけ使わず、
家族目線で分かりやすく解説します。
初めて認知症について調べる方でも、全体像がつかめる内容になっています。
この記事では、認知症の全体像をお伝えします。
より詳しく知りたい方は、気になるところから読んでみてください。
認知症の症状が「なぜ起こるのか」から知りたい方
👉 認知症で起こる中核症状を解説した記事はこちら👇

怒る・歩き回る・不安になるなどの行動で困っている方
👉 認知症の行動・心理症状(BPSD)を分かりやすく解説した記事はこちら👇

今日からの接し方を知りたい方
👉 家族ができる関わり方をまとめた実践編はこちら👇

認知症とは?原因・症状・進行をわかりやすく解説
さまざまな原因によって脳の細胞が死んでしまうなどし、脳の働きに不具合が生じた為、起こる障害。認知機能の低下が原因で日常生活全般に支障をきたす状態。(おおむね6か月以上持続している状態)と言われています。初めにお伝えしましたが、認知症は病名ではなく、脳の病気による認知機能の低下によって引き起こされる状態の総称ということを知っておいて欲しいと思います。
認知症の初期症状チェック、認知症は「物忘れ(生理的老化)」とは違う
まず初めに認知症といえば、まず最初に思いつくのは、物忘れではないでしょうか。「同じことを何度も聞く」や「ご飯を食べたことを忘れる」等、まずは「一般的な物忘れ」と「認知症の物忘れ(記憶障害)」の違いを下の表と例えを用いて見ていきましょう。
| 物忘れ(生理的老化) | 認知症の症状 | |
| 原因 | 脳の老化 | 脳の病気 |
| 状態 | 体験の一部を忘れる | 体験の全てを忘れる |
| 進行しない | 進行性で悪化する | |
| 自覚がある | 自覚が少ない | |
| 生活 | 支障なし | 支障をきたす |
一般的な「もの忘れ」の例

・カレーを食べたのは、昨日の昼だったかな~
・久々に会った同級の名前が思い出せない!誰だったかな?
・さっき使ったメガネはどこに置いたかな~
・あれ?今何をしようとしたかな~
認知症の「もの忘れ」(記憶障害)の例

・「朝ごはんは食べたでしょ」って言われたけど、朝から何にも食べさせてもらっとらん。腹減ったなぁ~。
・「まだ帰る時間じゃないので、ここにいてください」って言われるけど、ここは何処?わしは何しにここに来たんだったかなぁ~?
・「なんで来てくれなかったの。約束したのに忘れてたの?」って言われたけど、約束した覚えはないけどなぁ〜。
いかがでしょうか?一般的な物忘れと認知症による物忘れ(記憶障害)の例をお伝えしましたが、二つの違いについてお分かりいただけたでしょうか?
一般的な「物忘れ」は、例えば数日前に食べた晩ご飯の内容は覚えていないけど、食べたこと自体は忘れていないと思います。(体験の一部を忘れる)私達でも数日前の晩ご飯を食べたことは覚えていますが、何を食べたかは覚えていない(思い出せない)ことがあるのではないでしょうか。また忘れた自覚がある為、日常生活に支障は特にないと思います。
反対に認知症の「物忘れ」は数日前の晩ご飯のことはもちろんですが、上の表にある通り今朝の朝ご飯を食べたこと自体(体験の全て)を忘れてしまいます。その為、ご飯を食べた後に家族に「何にも食べさせてもらっとらん」や「早くご飯を食べさせて」等、訴えるようになってきます。一般的な「物忘れ」は忘れたことに対して自覚はありますが、認知症の「物忘れ(記憶障害)」は自覚がある事は少ないです。その為、日常生活に支障をきたすところが一般的な「物忘れ」と大きく違うところになります。
認知症は何歳から?誰でも起こりうる病気
厚生労働省の情報ではありますが、全国の認知症患者数(2022年推計)は、443万人
さらに、認知症予備軍の人数は、およそ559万人合計すると 約1000万人
全国の高齢者が3600万人なので、4人に1人は、認知症または、認知症予備軍
さらに2040年には患者数だけでも1200万人を超えると予想されています。
認知症の発症については、年齢とともに増加傾向にあり80歳を超えると3〜4人に1人は認知症になると言われています。90歳を超えると2人に1人の割合で認知症になると言われています。
また認知症は高齢者だけがなるものではなく18歳〜64歳までの人が認知症になることを
「若年性認知症」と言います。この年代で認知症になると様々な問題が起こります。
※若年性認知症については、また別の記事でお伝えしたいと思います。
認知症の主な原因疾患
認知症には原因疾患があり、その疾患の種類によって症状が異なります。また先程お伝えしましたが、認知症は「病名」ではなく、症状の総称です。
例えば「熱がある」という状態に、コロナウイルスやインフルエンザ、肺炎など色々な原因があるのと同じで、「認知症」という状態にも、アルツハイマー病や脳梗塞、レビー小体型など原因となる病気があります。その為、まずは何が原因かを知っておかないと、適切な対応ができなくなります。認知症の原因疾患は70種類以上あると言われていますが、今回は代表的な疾患をご紹介します。
4大認知症とは
認知症の代表的な原因疾患として
①アルツハイマー型認知症(全体の7割近くで最も多いと言われる)
②血管性認知症
③レビー小体型認知症
④前頭側頭型認知症
上記の4つが4大認知症と言われる代表的なものになります。
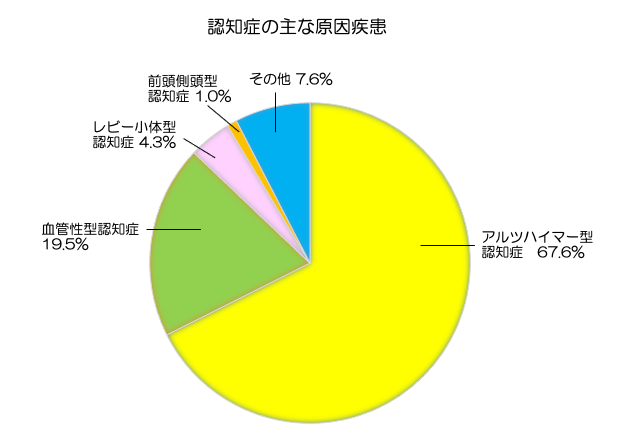
資料:厚生労働省「都市部における認知症有病率と認知症の生活機能への障害への対応」(平成25年5月報告)から政府広報室作成
アルツハイマー型、血管性、レビー小体型、前頭側頭型の原因や特徴・ケアの工夫
ここからは代表的な認知症の原因や特徴・ケアの工夫についてお伝えしていきたいと思います。
アルツハイマー型認知症
アルツハイマー型認知症の原因
脳の病的な萎縮によって起こる認知症でアミロイドβタンパクの蓄積が原因といわれています。
脳の神経細胞の脱落、主に海馬、側頭葉内側、頭頂葉の萎縮が起こります。
アルツハイマー型認知症の特徴

・顕著な記憶障害(近時・エピソード記憶の障害)
・場合わせ・取り繕い反応
・見当識 の障害、判断力の障害、実行機能障害などが 起こる。
・失語、失行、失認など
※ゆっくりと発症し、スロープ状にゆっくりと 確実に進行していくのが特徴。
ケアの工夫
• できることとできないことをしっかり見極める必要があります。できないことは回復が難しいため、むしろできることを積極的にやってもらうようにし、残されている本人の機能を維持することが大切です。
• 症状が進行するとBPSDと言われる行動心理症状が多発するため、場当たり的な対応では症状は改善しません。その原因が何かを考え、原因に沿った対応や関わり方を考えていく必要があります。症状が重度になると非言語的(言葉ではなくスキンシップなど)なコミュニケーションが効果的と言われていますが、コミュニケーションを図ることもとても大切です。
血管性認知症
血管性認知症の原因
脳の血管障害(脳梗塞や脳出血)、脳の動脈硬化等が原因で起こります。
血管性認知症の特徴

・脳出血や脳梗塞が原因
・意欲の低下(アパシー)・感情失禁
・まだら状の症状
・脳の損傷部位・程度により個人差が大きい
※アルツハイマー型がスロープ状に進行するのに対し、血管性認知症は再発作のたびに階段を降りるように進行する
ケアの工夫
• まだら状の症状(出来ることと出来ないことが日によって、場面によって混ざっている状態)が現れるため、どのような部分がダメージを受けているのかをしっかりと観察する必要があります。ダメージを受けた部分よりも、しっかりと保たれている部分に注目して関わり(ケア)を行う必要があります。
• 実行機能障害は、アルツハイマー型認知症よりも強くあらわれますが、言葉かけのヒントは届きにくいので注意が必要。
• アパシー(無気力)と言われる状態が頻繁に起こるので、本人の身体の機能を低下させないような関りが大切になって来ます。
• コミュニケーションは、長い時間をかけるよりも、短時間で頻回に行った方が効果的です。
レビー小体型認知症
レビー小体型認知症の原因
大脳と脳幹の神経細胞の脱落と、脳幹部や大脳皮質にレビー小体が出現する。側頭葉、後頭葉の萎縮が特徴。αシヌクレインというタンパクが塊を作ってレビー小体を形成し、大脳皮質など脳内に広範に蓄積するのが原因と考えられています。
レビー小体型認知症の特徴

・明確な幻視
・パーキンソン症状(小刻み歩行・動きの遅さ、鈍さ、関節のこわばり、震えなどが出現する)
・変動性の認知機能障害(時間や体調によって大きく変動する状態)
※見間違いによる妄想が起こりやすい
ケアの工夫
• 幻視に対しては肯定も否定もせず、中立的な態度で関わる。
※周囲の人には見えないものでも本人には本当に見えているので、否定するのはNGです。
• 幻視の内容は十分に聞き、特に危害がないことを説明することが大切ですが、本人が怖がるようであれば別の部屋に移動してもらうのも良いでしょう。
• 見間違えによって幻視が誘発される可能性のあるので、環境を調整してみる。
※部屋の明るさを調整(薄暗さを減らす)したり壁のものを取り除いたり、目立つものを置かない等
• パーキンソン症状や自律神経症状によって転倒リスクが高くなるので注意が必要です。
※移動時の付き添いや手すり等を設置するなどして環境整備を行ったり、福祉用具(杖や手押し車等)の活用なども大切になってきます。
前頭側頭型認知症
前頭側頭型認知症の原因
前頭葉と側頭葉が限局して萎縮する。タウ蛋白およびTDP-43が関与しているとされており、これらのタンパクの性質が変化して蓄積されることで、前頭葉や側頭葉に萎縮が起こると言われています。
前頭側頭型認知症の特徴

・人格の変化(温厚だった人が急に怒りっぽくなった等)
・抑制、社会性の欠如 ※我が道を行く、万引き、交通ルールが守れない、急に興奮して怒り出す等の特徴があります。
・常同行動※周囲の状況に関係なく、決まった行動や言葉を機械のように毎日繰り返すこと
ケアの工夫
• 人格変化や社会性の欠如が不適切な行動を引き起こしますが、本人には病識が欠如しているため、言葉による関わりが難しく、コミュニケーション自体が難しいため、本人の行動に合わせた関わり方(ケア)が重要になります。
• 抑制されることに反発するので、本人の行動を抑制せずに本人に合わせた対応(ケア)を考える。
• 興奮状態になった場合には、本人のなじみの話をしたり、なじみの歌を歌ったりして、別の興味のある活動を行うことで興奮の原因となっている対象から注意をそらすことが有効な時があります。
認知症かも?と思ったときに家族ができること
まず大切にしたい考え方
認知症の当事者の気持ちを考えてみよう
認知症の本人に「自覚がない」は大きな間違い⁉︎
「認知症は物忘れ(生理的老化)とは違う」の記事で、認知症の人は物忘れの自覚が少ないとお伝えしましたが、私が認知症の人に関わってきたことで、感じたことがあります。認知症の本人に「自覚がない」のは大きな間違いではないか。認知症の症状に最初に気がつくのは本人ではないかと思うことがあります。
認知症の人が「何も分からない」訳ではないことは、みなさんもご存知だと思います。しかし、認知症の症状に最初に気がつくのは、ご本人であると考えたことがあったでしょうか。
「私は忘れていない」という言葉の背景には、誰よりも不安で、苦しくて、悲しい……。そんな気持ちがあるのではないかと思います。もし、そんな気持ちを抱えながら日々を過ごしている人が、あなたの家族にいたとしたら、その気持ちに気づくことができるでしょうか?
初期の段階では、「最近物忘れが増えたな」「昨日のことが思い出せない」と本人が自覚して不安を感じることが多いです。しかし認知症が進行すると記憶障害や判断力の低下が進行し自分の症状への認識が徐々に薄れていくことがあります。
その結果、私は「何も問題ない」と言われる場合もありますが、これは症状の一部であり、本人がわざと否定している訳ではありません。
あの人は認知症だから分かっていないと決めつけず、優しく声をかけて接して欲しいと思います。ご家族からすれば、しっかりとした親を知っているので、認知症を認めるのはなかなか難しいことだと思います。それでもご家族がしっかりと認知症を理解することで本人への対応が変わるかもしれません。「最近、困っていることはない?」と本人の気持ちを聞くことで不安に感じていることに気がつける場合もあります。家族や周囲の人も本人が何に困っているのか観察し必要なサポートを考えていって欲しいと思います。そういった認知症の心のケアを行うことが本人の安心につながっていくことを当ブログに来てくださった、皆さまに少しでもご理解いただければ幸いです。
受診や相談のタイミング
次のような変化が複数あてはまる/以前より増えた場合は、相談のサインです。認知症の方を家族だけで支えていくのは本当に大変なことだと思いますので、以下の内容に当てはまるようなことがある場合は少しでも早く受診や相談を検討して欲しいと思います。
記憶・認知機能の変化
- 同じ話や質問を何度も繰り返す
- 直前の出来事を忘れる(食事・電話・約束など)
- 日付や曜日、場所が分からなくなる
生活・行動の変化
- お金の管理や買い物でミスが増えた
- 料理・家電操作・服装が急にできなくなった
- 外出を嫌がる、身だしなみへの関心が低下
性格・感情の変化
- 怒りっぽくなった、疑い深くなった
- 不安・落ち込みが強くなった
- 家族への暴言・被害妄想が出てきた
👉 「年齢のせいかも…」と迷う段階で受診されてもいいのですが、上記に複数当てはまり日常生活に支障が出始めたら相談に行くことをおすすめします。
困ったときの相談先
認知症で困ったときは、早めに相談することが大切です。
主な相談先は
- 地域包括支援センター
- 医療機関
- ケアマネジャー
などがあります。
👉 詳しい相談先や選び方はこちらの記事で解説しています

症状をふまえた関わり方については、
認知症の症状に合わせた関わり方と、家族が疲れすぎない工夫はこちら👇

最後に
認知症は、特別な人だけがなる病気ではなく、誰にとっても身近なものです。
症状の現れ方や進み方は一人ひとり違い、正解の関わり方が決まっているわけでもありません。
大切なのは、「どうしてこんな行動をするのだろう」と立ち止まり、
病気として理解しようとする視点を持つことです。
それだけでも、本人への見方や、家族の気持ちは少し変わってきます。
もし今、戸惑いや不安を感じているなら、それは自然なことです。
すべてを一度に理解しようとしなくても大丈夫です。
知りたいところから、少しずつ知っていけば問題ありません。
このあと、認知症で起こる症状や、家族が感じやすい困りごと、
関わり方の工夫について、それぞれの記事で詳しく解説しています。
今のあなたの状況に合うところから、読み進めてみてください。
認知症の症状が
「なぜ起こるのか(脳の働きの変化)」から知りたい方は
👉 認知症で起こる中核症状について詳しく解説した記事はこちら👇

怒る・歩き回る・不安になるなどの行動で困っている方は
👉 認知症の行動・心理症状(BPSD)を分かりやすく解説した記事はこちら👇

今日どう接すればいいか知りたい方は
👉 認知症の症状に合わせた関わり方と、家族が疲れすぎない工夫はこちら👇

文章だけではイメージしにくい認知症の変化や家族の気持ちは、映画を見るととても分かりやすくなります。
認知症と家族の関係を描いたおすすめの映画はこちらです。👇







コメント